Los estreptococos son cocos catalasa y oxidasa negativos, de 0.5 a 1.2 de diámetro, que se pueden encontrar dispuestos en pares o cadenas, son anaerobios facultativos. Pertenecen a la familia Streptococcaceae a la que también pertenecen los enterococos.
Patogénesis y espectro de enfermedades
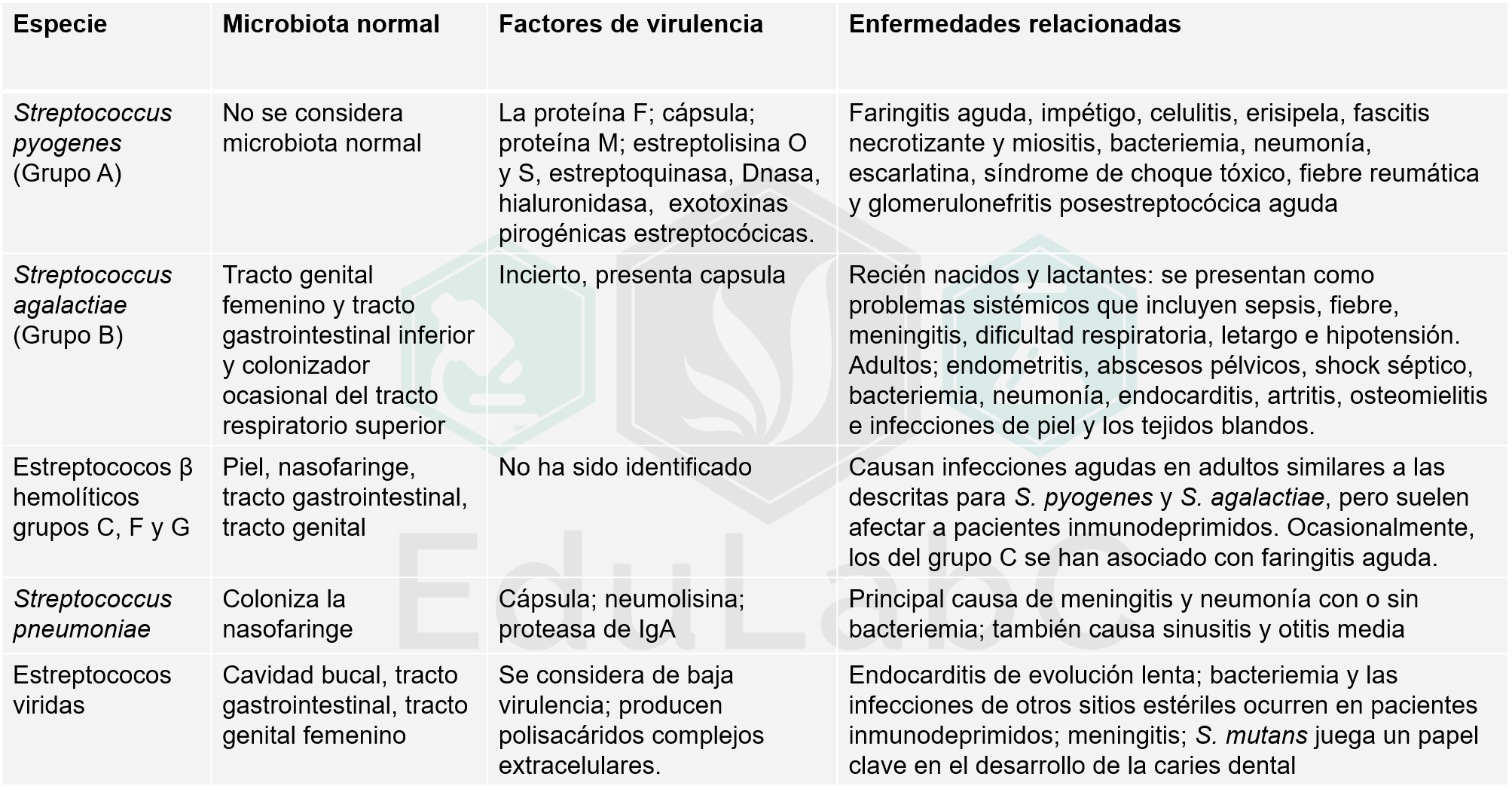
Varias de las especies de Strepcococcus se encuentran en nuestro organismo como microbiota normal. Pero, si se agota otra microbiota normal, cuando aumenta el inóculo bacteriano, cuando aumentan los factores de virulencia y/o cuando se deteriora la inmunidad adaptativa, las bacterias pueden causar enfermedades. En la siguiente tabla se muestra los sitios donde se pueden encontrar estreptococos como microbiota y su espectro de enfermedades que puede causar.
Diagnóstico de laboratorio
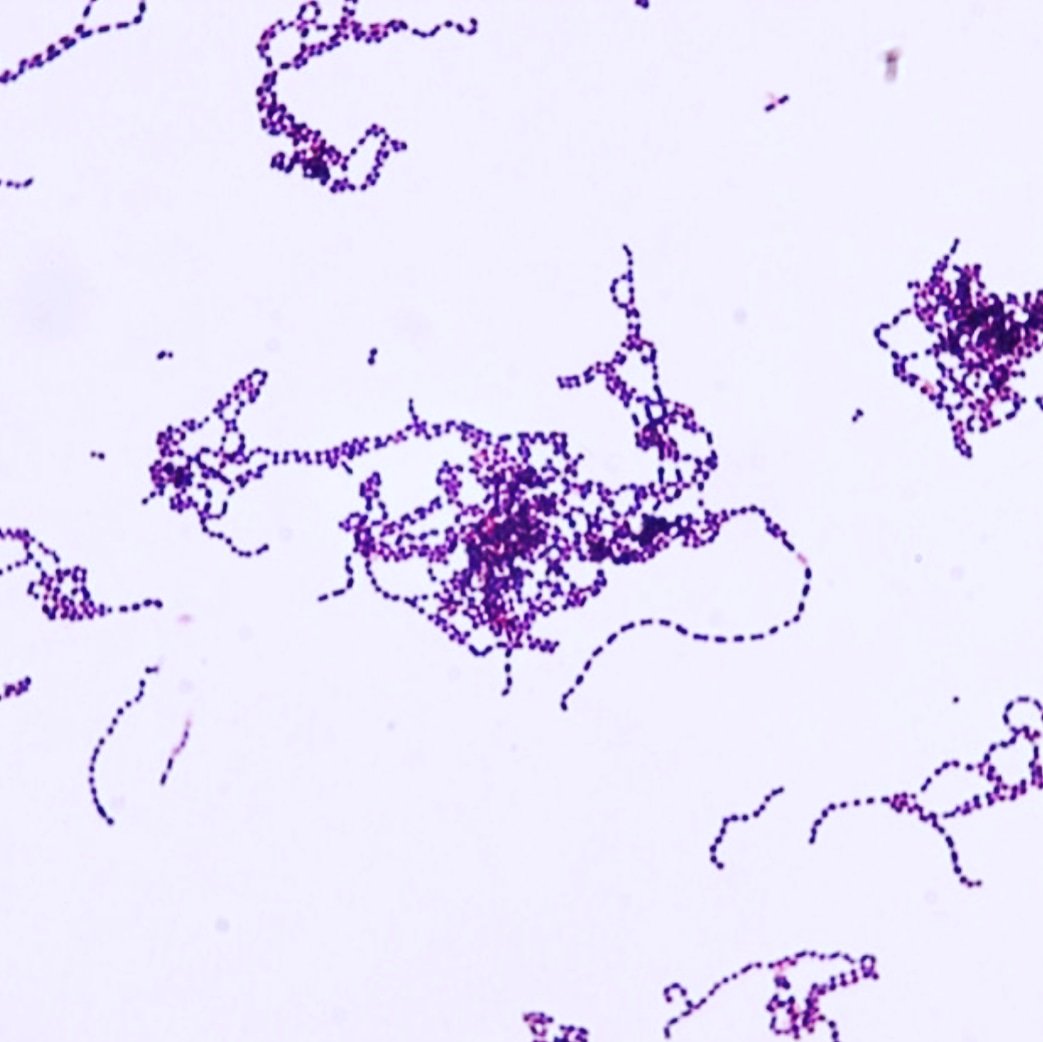
Tinción de Gram
Son cocos Gram positivos, la división celular ocurre a lo largo de un solo eje; así crecen en cadenas o pares. Microscópicamente, los estreptococos son típicamente redondos u ovalados, pueden parecer bacilos especialmente si el paciente ha recibido antibióticos o el cultivo es muy joven. Las células pueden parecer Gram negativas o Gram variables si los cultivos están viejos o el frotis se realiza a partir de muestras clínicas. Las tinciones hechas a partir de hemocultivos o cultivos en caldo mostrarán cadenas, mientras que las preparaciones hechas de placas de agar pueden no mostrar las cadenas de cocos.
Cultivo
Los estreptococos crecerán en medios de laboratorio estándar, como agar sangre de oveja al 5% y agar chocolate, se pueden usar medios selectivos como el agar Columbia con colistina y ácido nalidíxico (CNA) y agar con alcohol feniletílico (PEA). El agar CNA inhibirá organismos Gram negativos, estafilococos, Bacillus spp. y corineformes, lo que lo hace útil para muestras con flora mixta. Hay otros medios selectivos disponibles para aislar determinadas especies como los estreptococos del grupo A que crece en agar sangre de oveja al 5% suplementado con trimetoprim-sulfametoxazol (SXT). En cuanto a las condiciones de cultivo la mayoría son anaerobios facultativos, por lo que se suelen incubar las placas en dióxido de carbono al 5% o 10%. Esta es la atmósfera preferida para S. pneumoniae y es aceptable para todos los demás géneros. Las condiciones anaeróbicas mejoran la visualización de la beta hemólisis, por lo que las placas de agar sangre deben inocularse clavando el asa de inoculación en el agar varias veces. La mayoría de los organismos crecerán en medio de agar dentro de las 48 horas posteriores a la inoculación.

Apariencia colonial
Los estreptococos tienen características coloniales que ayudan en su identificación
- Estreptococos β-hemolíticos del grupo A: colonias blanco-grisáceo, transparente a translúcido, mate o brillante; gran zona de β-hemólisis.
- Estreptococos β -hemolíticos del grupo B: Colonias más grande que las del grupo A; translúcidas a opacas; planas, brillante; zona estrecha de β-hemólisis; algunas cepas g-hemolíticas.
- Estreptococos β-hemolíticos del grupo C: colonias blanco-grisáceo, reluciente; amplia zona de β -hemólisis.
- Estreptococos β-hemolíticos del grupo F: colonias blanco-grisáceo, pequeñas, mate; zona estrecha a amplia de β-hemólisis.
- Estreptococos β-hemolíticos del grupo G: colonias blanco-grisáceo, mate; amplia zona de β-hemólisis.
- pneumoniae: colonias pequeñas, gris, reluciente; colonias umbilicadas; si tiene cápsula pueden ser mucoide; α-hemolítico.
- Estreptococos viridans: tamaño pequeño, grises, lisas o mate; hemólisis α o γ
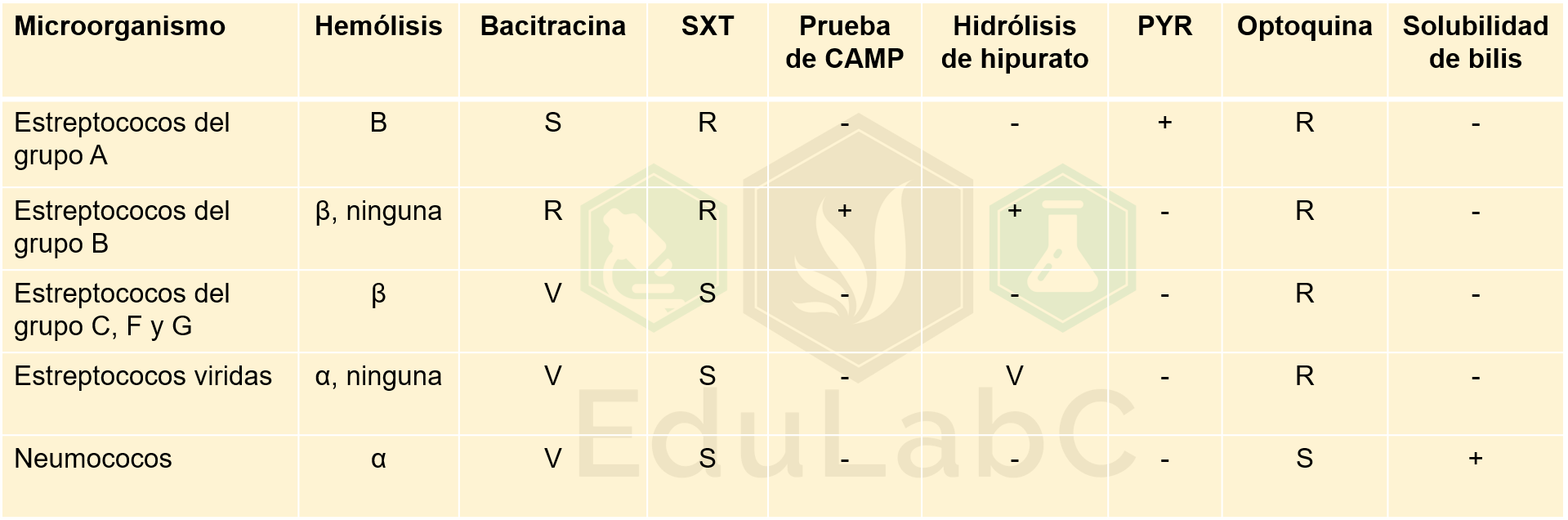
Identificación
Para la identificación de los estreptococos se usan pruebas serológicas para definir su grupo Lancefield y pruebas metabólicas, en la siguiente tabla se resumen las pruebas de identificación de los estreptococos de importancia clínica.
Bibliografía consultada
Tille, P. M. (2017) Bailey and Scott’s Diagnostic Microbiology. 14th edn. Missouri: Elsevier Mosby.
Winn, W. C. and Koneman, E. W. (2008) Koneman diagnóstico microbiológico : texto y atlas en color. Editorial Médica Panamericana.
